EXAMEN NEUROLÓGICO
| Imagen tomada de: http://kinesenaccion.blogspot.com.co/2012/06/ examen-neurológico-que-es-un-examen.html |
1- Conciencia y examen mental.
2-Pares Craneanos.
3-Examen Motor.
4-Examen de Sensibilidad
5-Signos Meningeos.
¿POR QUE REALIZO UN EXAMEN NEUROLÓGICO?
Porque se busca identificar de manera temprana cualquier alteración neurológica.
porque puede ayudar a detectar la causa y reducir las complicaciones a largo plazo.
¿CUANDO DEBO REALIZAR EL EXAMEN NEUROLÓGICO Y LA EVALUACIÓN DE CONCIENCIA?
- Desde el primer contacto con el paciente.
- Durante el examen físico diario
- luego de algún traumatismo
- durante su estancia hospitalaria para valoración progresión de la enfermedad o resolución del cuadro.
- si la persona presenta algún signo de alarma como:
Dolor de cabeza.
Visión borrosa.
cambios comporta mentales.
fatiga.
Alteración del equilibrio y la coordinación.
Entumecimiento o sensación de hormigueo en extremidades.
Traumatismo.
Fiebre.
Convulsiones.
Debilidad.
Temblor

Veamos como realizar una valoración...
¿QUE OBSERVAMOS AL PRIMER CONTACTO?
Su estado de conciencia
Atención
Arreglo Personal
Disposición y colaboración con el personal.
¿QUE NO DEBO USAR PARA REALIZAR MI VALORACIÓN NEUROLÓGICA?
No debes usar o aplicar el Mini Mental ya que esta va dirigido para evaluación y seguimiento de paciente con demencia por lo cual no es aplicable para paciente con alteración neurológica.
| Imagen disponible en: http://opcionmedica.parentesisweb.com/articulos/%C2%BFqu%C3%A9-importancia- tiene-el-examen-f %C3%ADsico-en-ginecolog%C3%ADa
INICIEMOS A REALIZAR LA VALORACIÓN ....
|
1. CONCIENCIA Y EXAMEN MENTAL
1.1 CONCIENCIA Y VIGILANCIA
Recuerda iniciar la valoración desde el primer contacto con el paciente.
observa si esta.
Despierto.
atento
presentación personal
atento
presentación personal
1.1.1 CONCIENCIA: Es la capacidad de estar conectado con uno mismo y el ambiente que lo rodea, depende de la corteza cerebral y la sustancia reticular ascendente. Su integridad o compromiso puede afectar múltiples funciones cognitivas por lo que podemos encontrar:
- compromiso de conciencia cuantitativo.
- compromiso de conciencia cualitativo.
Compromiso de conciencia Cuantitativo
Hace referencia al grado de vigilancia y la capacidad para mantenerla. Debe ser descrito y detectado de manera hábil y rápida ya que las fluctuaciones del estado de conciencia describen un deterioro y complicación en el cuadro clínico del paciente.
- Vigil: Despierto
- Obnubilado: Menor compromiso de conciencia, se caracteriza por somnolencia, lentitud en las respuestas, poca concentración.
- Estupor: Dormido y despierta al estimulo, recae fácilmente en el sueño, se subdivide en estupor superficial (despierta con estimulo verbal) estupor medio (Despierta ante el estimulo táctil) y estupor profundo (Despierta al estimulo doloroso)
- Coma: El paciente no despierta a estímulos Dolorosos, ocasionalmente puede tener respuesta motora.
Compromiso de conciencia Cualitativo:
También llamado estado confusional, caracterizado por presentar episodios donde le paciente se encuentra vigil y en ocasiones somnoliento. tiene fluctuaciones a lo largo del día acompañada de alteración del estado de la atención y la orientación, pensamientos desorganizados, alucinaciones, disminución de su actividad psicomotora hipo activo o estado de hiper alerta o agitación psicomotora e hiperactividad simpática. Se denomina DELIRIUM
1.2 ATENCIÓN:
Se Define como la capacidad de mantener la concentración sobre un tema. Cuando existe alguna alteración tiendes a distraerse fácilmente.
Como Evaluarlo:
- Pida al paciente que repita una secuencia de dígitos.
- Pida al paciente que indique los meses del año.
- Solicite resuelvan ecuaciones matemáticas simples.
https://encrypted-tbn0.gstatic.com/images?q=tbn:ANd9GcRzWhInyWhFb1mx4YPOxfZ9pXKl2hH5xBM5UT5_lTnGzGN5ebu0RugBTXka
1.3 ORIENTACIÓN TEMPORO ESPACIAL:
Este depende de la indemnidad o integridad de la memoria, puede estar alterada en cuadros amnesicos o en los cuadro confusionales.
¿Como evaluarla?
- Pregunte al paciente fecha con día, mes y año con esto habrá evaluado orientación temporal.
- Solicite al paciente le informe en que lugar se encuentra, cual es la dirección de su casa, en que barrio, ciudad y país esta con esto habrá evaluado orientación espacial.
RECUERDE: Debe tener en cuenta el nivel de educación del paciente, la edad y así mismo seleccionar las preguntas a realizar.
Se debe descartar la falta de identidad personal ya que esta no se observa en patologías orgánicas (¿Quien soy yo?)
https://image.slidesharecdn.com/21eladultomayor-141205004400-conversion-gate01/95/uvm-clinica-medica-integral-sesion-21-el-adulto-mayor-59-638.jpg?cb=1417740473
https://image.slidesharecdn.com/21eladultomayor-141205004400-conversion-gate01/95/uvm-clinica-medica-integral-sesion-21-el-adulto-mayor-62-638.jpg?cb=1417740473
¿QUE PUNTOS DEBEN SER EXAMINADOS?
Debemos examinar 5 puntos en la evaluación del lenguaje
1.4 LENGUAJE:
Primero debemos diferencias alteraciones del habla que se refieren a las alteraciones del lenguaje.
Las alteraciones se denominan disartrias y son provocadas por trastornos motores que producen alteraciones de la articulación de las palabras.
Según el lugar afectado se habla del trastorno:
- Trastorno de vía piramidal: Habla espastica.
- Afección de 2° motoneurona: Habla hipotonico.
- Patologías Cerebelosas: Habla escandida caracterizado por pronunciar palabras por silabas separadas.
- Vía extrapiramidal: Habla hipokinetica, voz acentuada, tono bajo.
- Perdida del lenguaje causado por daño cerebral: Afasia.
- trastornos congénitos o del desarrollo son: Disfasias. (perdida parcial del habla por lesión cortical).
https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEhd7ApPzozlWzmA4R4LxbU7qbweFlZV2nd3JujzHDYJlTde7KbR_kVBpbpjsFYoDIQiFhXpTUrBywdsw7dpFbw4xRFeiBVuumPk0037Gy-S2_X30DjSLeGLVKL2Ft7IqRXSD0pWK24Uf8I/s640/imagen_final_DISARTRIA.jpg
AFASIAS:
Si queremos entender o comprender los trastornos del lenguaje se debe conocer la localización anatomía de este.
El área dominante o primaria para el lenguaje ⇨ esta en el hemisferio izquierdo ⇨El lenguaje se transmite a ambas cortezas auditivas
primarias ⇨ posteriormente es decodificado en la región temporal posterior izquierda o
área de Wernicke ubicada en el área supramarginal del lóbulo
parietal ⇨ la información es enviada al área de Broca, ⇨ Donde se programan las neuronas encargadas
de la fonación ⇨ en la corteza motora vecina.
Disponible en : https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEh7SErUip4u9b_PhRnxxgV6QmH_wpg4tovXblT2WMUG8GXZpOES84MUhuyrKm72iNmC6CU6nBZWZs8053J5gn8vEBJKM9AmpjraOk9w5H73lGvdckPWtd6pWhO0K2LqMKF3af0G7P3dL8k/s320/afasia+3.jpg
Disponible:https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjyOT_SqSJa7BgTkkKkmjKg1MokwjwOtGM1kMf_Yz250FhFXsO5nJ7LNP2Syn9izVoQGfCeqK0Ood2eNEomGLXTiWneJj8O-SEhRDyBBu_xO1fOYFYpEfXYLRxu95L6urSf__CPqTQAqPkB/s1600/leng-clasificacion-de-afasias-copia1%255B1%255D.jpg
Debemos examinar 5 puntos en la evaluación del lenguaje
- Lenguaje espontáneo
- Nominación
- Repetición
- Comprensión
- Lecto-escritura.
- Lenguaje espontáneo: Evalúo la fluidez, es decir, la cantidad de palabras por minuto, siendo lo normal mínimo 50 palabras por minuto; la facilidad para encontrar las palabras y la sintaxis de las frases.
- La prosodia: Es la entonación del lenguaje.
- Afasias fluentes: La prosodia es normal y el número de palabras por minuto es normal o aumentada (mayor de 100 por minuto), no hay dificultad para emitir el lenguaje y pueden aparecer sustitución de una palabra por otra o sustitución de una sílaba por otra. No hay alteración de la sintaxis.
- Afasias no fluentes: Hay alteración de la prosodia, se reduce el número de palabras por minuto, hay dificultad para encontrar las palabras adecuadas y las frases tienen errores gramaticales. En las afasias subcorticales ocasionalmente el enfermo puede presentar un mutismo inicial.
- Nominación: Al paciente se le muestran objetos de uso conocido, los cuales debe nombrar. En ocasiones sucede que el paciente es capaz de describir el uso de un objeto pero es incapaz de nominarlo (por ej. al presentarle un reloj, no lo nombra pero dice que sirve para ver la hora). Los trastornos puros de la nominación se pueden encontrar en pacientes NO afásicos.
- Repetición: Se examina solicitando que repita palabras y luego frases de complejidad creciente. Es propio de las afasias transcorticales y subcorticales la repetición normal ya que el fascículo arcuato no está comprometido.
- Comprensión: Se evalúa dando órdenes verbales puras (no utilizar lenguaje gestual), al principio axiales (sacar la lengua, cerrar los ojos) y luego extra-axiales de complejidad creciente (levante una mano, con la mano derecha tóquese la oreja izquierda, etc).
- Lecto-escritura: Depende del nivel educacional del paciente. Se pide que lea un texto con letra de tamaño adecuada a su agudeza visual y que escriba una frase ideada por él o al dictado.
Imagen disponible en: https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEhLz4DtUFFljJJs2U-SdIyJ31Rq03ptUij2pw4K_Kkrg2xup1sW5kOu3fqcNlUiMMDm707tTZz9o2IRvm7eFj0qMdvWcKgoXYp8yRJVwDtQEYeJoooK2q4eCEim5irs1Nh03Z4sHnDKDI8s/s640/Dem000.png
Imagen Disponible: https://psicologiaymente.net/media/0LDK/afasias-lenguaje/default.jpg
Alucinaciones: Consisten en percepciones en ausencia de objeto o estímulo.
Prosopagnosia: Falta de reconocimiento de las fisonomías o caras previamente conocidas. Existen otras alteraciones de la percepción visual que no se detallarán aquí.
2. PARES CRANEANOS.
https://image.slidesharecdn.com/parescraneales-120611014729-phpapp02/95/pares-craneales-10-728.jpg?cb=1339379572
1.5 MEMORIA:
Se define como la capacidad para almacenar y recordar la información.
Existen distintos tipos de memoria:
Memoria inmediata: No constituye una función de memoria ya que no
requiere de aprendizaje u almacenaje sino solamente del registro y evocación de un
estímulo.
Para su evaluación se dará al paciente una serie de dígitos, palabras o letras. Depende a su
vez, en gran medida, de la atención del paciente ya evaluada.
Memoria de corto plazo: Se le da
una serie de palabras las que él debe repetir y que después de cinco minutos debe
recordar.
Para su evaluación se dará al paciente una serie de dígitos, palabras o letras las cuales deberá repetir 5 minutos mas tarde al finalizar la conversación.
Memoria de largo plazo: Retiene la información por días hasta por toda la vida.
Para su evaluación se inicia preguntando por hechos conocidos por todos, como nombre de los últimos
presidentes, eventos deportivos etc.
Imagen disponible: https://encrypted-tbn0.gstatic.com/images?q=tbn:ANd9GcQCh0mSI45PiZzXWldBKQFNsRX-Ed8Fel2_KVU5kJoG-qaqKpCy
1.6 PRAXIAS:
Capacidad para realizar movimientos voluntarios; su alteración es la Apraxia o la incapacidad para realizarlos a la orden verbal o por imitación.
https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEgwovkGCG5dJjirRVq86Vt1Sm04g2UqCRI6IR-qAmSQCfkvyhGsLEzvfc68XmQwv-1DUgKfA-tE5JrA73kqXsiWqf0jm9bAYBFZygZclI5wkv6MrNbmPQ6IVZNLCTV9jfu9jXM5mqX2Ww/s640/blogger-image--1935183661.jpg
Requiere integridad de las funciones:
- Motoras
- Sensitivas
- Lenguaje
- Ausencia de confusión.
Su evaluación debe ser:
A la orden y luego por imitación
El paciente debe empujar hacia delante la lengua, soplar, levantar un
brazo.
Posteriormente, debe hacer actos imaginarios como peinarse, cepillarse los
dientes, etc.
Como interpretar alteraciones:
Estas pruebas se alteran en lesiones frontales. identificando apraxias las mas comunes son:
Apraxia del Vestir en que el paciente es incapaz de ponerse en forma adecuada la ropa.
Apraxia de Construcción en que el paciente es incapaz de dibujar o copiar figuras
geométricas.
Imagen Disponible: https://image.slidesharecdn.com/apraxiaexpo-140820235902-phpapp02/95/apraxia-expo-21-638.jpg?cb=1408579159
1.7 FUNCIONES COGNITIVAS SUPERIORES:
Imagen disponible en: http://www.avanzo-sesma.es/images/3.png
Dentro de las funciones cognitivas encontramos:
- Resolución de problemas
- Juicio
- Planificación.
Para
realizar estas se requiere del adecuado funcionamiento de distintas funciones
mentales de percepción, memoria y lenguaje.
Interpretación de proverbios, semejanzas y diferencias: Con el fin de medir la capacidad de
abstracción.
Por ejemplo: “en qué se parece una
silla a una mesa”. Se recomienda dar un ejemplo previamente, explicar que la silla y
mesa son muebles y luego hacer otra prueba de semejanza. Una respuesta concreta es
“tienen patas”. Esta prueba tiene la ventaja de ser independientes de la
escolaridad.
Cálculo: Para realizar esta prueba se requiere de un conocimiento previo del nivel de educación.
En personas de baja escolaridad se puede cambiar con preguntas respecto a manejo de dinero.
A pacientes con mayor nivel
educacional se les hacen pruebas aritméticas de complejidad creciente.
Series de palabras: nombrar animales u otros elementos en un minuto.
Interpretación Lo normal es
que se nombren mínimo 10 en un minuto. Hay que considerar factor escolaridad.
1.8 TRASTORNOS VISUO - ESPACIALES:
Los trastornos visuo - espaciales generalmente son secundarios a lesiones del hemisferio derecho. Donde hay una falta de reconocimiento del hemiespacio contralateral a la lesión. A lo que se llama agnosias (desconocer).
Heminegligencia espacial: En ella el paciente desconoce lo que ocurre en un hemiespacio,
generalmente el izquierdo. Al ser interrogado sólo mira a los del lado derecho, como si los del lado izquierdo no estuvieran
presentes.
Disponible imagen en: https://image.slidesharecdn.com/expocorporalespacio-140610184743-phpapp01/95/exposicion-corporal-espacio-por-catherine-cardenas-34-638.jpg?cb=1402426191
1.9 SOMESTESIA Y SOMATOGNOSIA:
En lesiones de la corteza parietal se pueden producir alteraciones de la somestesia o sensibilidad somatovisceral . La
sensibilidad primaria está indemne o mínimamente comprometida; pero el
paciente no reconoce la localización táctil, discriminación de puntos, las características
de los objetos tomados, la localización de una extremidad en el espacio.
Asomatoagnosia: Desconocer un hemicuerpo (generalmente el izquierdo, por que cuando el paciente presenta este fenómeno en el hemicuerpo derecho, se acompaña generalmente de afasia y no se puede detectar en el examen habitual).
Anosognosia: Negación de la enfermedad, en este caso de la hemiplegia.
Imagen Disponible en: https://userscontent2.emaze.com/images/15b11d44-b865-42cc-bda4-5208a09a7c59/8bd9097a-aeda-4577-9891-65a17ca1a54c
1.10 ALTERACIONES DE LA PERCEPCIÓN VISUAL:
Ilusiones: Consisten en la interpretación errónea de una percepción, por ejemplo. al ver una mancha en el muro, lo interpreta como una araña. Se pueden presentar en cuadros confusionales.Alucinaciones: Consisten en percepciones en ausencia de objeto o estímulo.
Prosopagnosia: Falta de reconocimiento de las fisonomías o caras previamente conocidas. Existen otras alteraciones de la percepción visual que no se detallarán aquí.
https://i.ytimg.com/vi/uypRCTRYc4Q/maxresdefault.jpg
2. PARES CRANEANOS.
veamos una valoración de pares craneanos....
Disponible en: https://www.youtube.com/watch?v=0gJ-VBWsMWg
https://image.slidesharecdn.com/parescraneales-120611014729-phpapp02/95/pares-craneales-10-728.jpg?cb=1339379572
2.1 NERVIO
OLFATORIO:
2.2 NERVIO ÓPTICO:
Agudeza visual: Se examina cada ojo
por separado, tapando el contralateral. En el examen neurológico habitual se
hace una evaluación solicitando al paciente que lea un texto a 30 cms.
(preguntar si usa gafas, recordar también que algunos pacientes no saben leer).
Campo Visual: El campo visual es
la extensión de espacio que percibimos, estando el ojo en posición media. La evaluación
se realiza así nos ponemos frente al paciente, se le tapa un ojo y se le pide
que mire fijamente nuestra nariz, luego extendemos los brazos y movemos
levemente los dedos, el paciente debe avisar cada vez que perciba el
movimiento. En caso de compromiso de conciencia, se examina la respuesta
palpebral a la amenaza (aferencia visual por el II nervio craneano, y eferencia
motora por el VII nervio craneano).
2.3 EXAMEN DE LA
OCULOMOTILIDAD:
El III nervio craneano inerva la musculatura ocular intrínseca (esfínter
pupilar y músculos ciliares) y los músculos oculares extrínsecos, con la
excepción del músculo oblicuo superior, inervado por el IV nervio craneano
(Troclear) y del músculo recto externo, inervado por el VI nervio craneano
(Abducente).
El III nervio inerva además el elevador del párpado. Para examinar la
motilidad ocular, primero se observa la posición de los ejes visuales en la
mirada al frente y luego le pedimos al paciente que movilice los globos
oculares en distintas direcciones, de esta forma observaremos el paralelismo
que debe existir entre ambos ojos. Si no sucede así, hablamos de estrabismo.
Además el paciente puede referir visión doble o diplopia. Si observamos estrabismo y el paciente no refiere
diplopia, se trata probablemente, de un estrabismo
congénito (habitualmente por defecto muscular extrínseco).
El IV nervio craneano inerva el músculo oblicuo superior, cuya función
es la mirada hacia medial y abajo (se mira la nariz). En el caso de compromiso
de este nervio, es típica la queja del paciente para bajar escaleras, además,
para evitar la diplopia, inclinará la cabeza hacia el hombro contralateral. Si
deseamos evaluar el IV nervio en presencia de lesión concomitante del III
nervio, se le solicita al paciente mirarse la nariz con lo que se produce una
intorción del globo ocular (giro en sentido contrario a las manecillas del
reloj).
El VI nervio craneano inerva el músculo recto lateral y su parálisis
provoca desviación del globo ocular hacia medial (estrabismo convergente o
endotropia). Por último, en los casos en que el estrabismo no es evidente
Una vez hallamos realizado la intranucleares valoraremos las parálisis
supranucleares o parálisis de mirada conjugada. Existen centros corticales de
la mirada conjugada frontales que envían fibras descendentes al troncoencéfalo
(se decusan a nivel de puente) y que permiten la alineación permanente de ambos
globos oculares. La conexión entre el centro de la mirada pontina y los núcleos
oculomotores del tronco la realiza el fascículo longitudinal medio. Lesiones
frontales o de cápsula interna producen desviación de la mirada conjugada hacia
el lado de la lesión (contraria a la hemiplegia) y las lesiones de tronco
producen desviación de la mirada hacia el lado contrario (mira la hemiplegia).
2.4 NERVIO
TRIGEMINO:
El nervio trigémino es mixto, sensitivo (tacto, dolor y temperatura, de
la cara, mucosa oral y meninges) y motor. Las fibras sensitivas se originan en
el ganglio de Gasser desde donde envía sus tres ramas periféricas: oftálmica,
maxilar y mandibular. La rama motora se une a la tercera rama sensitiva.
Es útil recordar que la rama oftálmica inerva el tercio superior de la
cara, la córnea y el cuero cabelludo hasta una línea coronal por detrás del
pabellón auricular. Además el pabellón auricular y el ángulo mandibular son
inervados por las ramas sensitivas de C 2 y C 3. Estos dos elementos nos
permiten diferenciar trastornos conversivos de los trastornos orgánicos.
Como realizamos la valoración…
Examen Motor: La rama motora del
nervio trigémino inerva los músculos masticatorios (maseteros, temporales y
pterigoideos). Se examina el trofismo de los músculos maseteros a la palpación
y luego se le pide al paciente que apriete los dientes y luego que abra la
boca; de existir paresia, la mandíbula se desplaza hacia el lado paralizado. El
reflejo maseterino o mentoniano se obtiene percutiendo sobre el dedo del
examinador, que se afirma en el mentón del paciente, estando éste con la boca
entreabierta, se produce entonces una contracción de los maseteros.
2.5 NERVIO FACIAL:
El examen comienza con la inspección, buscando asimetrías de la cara,
observando el grado de apertura ocular, los surcos nasogenianos y desviación de
la comisura bucal. Luego se solicita realizar movimientos de contracción de la
musculatura facial: arrugar la frente, cerrar activamente los ojos (las
pestañas deben desaparecer), arrugar la nariz, mostrar los dientes y protruir
los labios. En las lesiones centrales, por encima del núcleo del VII nervio
craneano en el puente en el tronco encéfalo, no se afecta la musculatura facial
superior, de manera que el paciente puede arrugar la frente y cerrar los ojos.
En cambio, en las lesiones periféricas, desde el núcleo en tronco encéfalo
hacia distal (generalmente de nervio, parálisis facial periférica), se afecta
el tercio superior de la cara, quedando el ojo abierto (lagoftalmo).
Examen del Gusto: Se debe pedir una
respuesta rápida para que no influya el olfato. Se aplica una gota de agua
azucarada en la hemilengua del lado afectado.
Reflejo Palpebral: Se produce
contracción de los párpados ante un estímulo acústico o visual imprevisto.
2.6 NERVIO VESTÍBULO-COCLEAR:
Examen de la
Audición: En general, ya hemos tenido una idea de la capacidad auditiva de
nuestro paciente al realizar la anamnesis y el examen mental. Es frecuente que
los pacientes con disminución de la audición (hipoacusia), tiendan a hablar a
un volumen más alto, o mirar detenidamente los labios del examinador.
Examen Vestibular: El sistema vestibular participa en la mantención
del equilibrio junto al cerebelo, propiocepción y aferencias visuales. Nos da
información respecto a la posición de nuestro cuerpo en el espacio. Los
pacientes con patología vestibular pueden presentar vértigo (sensación ilusoria
de movimiento, generalmente rotatorio), desequilibrio y nistagmo.
2.7 NERVIO GLOSOFARINGEO
Y VAGO:
(IX y X Nervios
Craneanos):
El Nervio glosofaríngeo
da la inervación sensitiva y sensación de gusto al tercio posterior de la
lengua (la sensibilidad gustatoria de los dos tercios anteriores depende del
nervio facial y los otros tipos de sensibilidad dependen del nervio trigémino).
Así mismo da la sensibilidad al paladar, las amígdalas, faringe y el tragus. En
cuanto a su inervación motora se examina junto al nervio vago.
El compromiso de
estos nervios se manifiesta por voz bitonal o nasal, disfagia y regurgitación de líquidos por la nariz. El examen de la
cavidad bucal con un bajalengua nos permitirá observar la úvula en línea media;
en caso de lesión unilateral estará desviada hacia el lado sano y el velo del
paladar caído en el lado afectado.
Reflejo Faríngeo: Se estimula a cada lado el velo del paladar lo
que produce sensación nauseosa, contracción faríngea y retracción lingual. Cabe
recordar que la lesión del nervio recurrente laríngeo puede ocurrir en procesos
expansivos intratoráxicos (ej: neoplasias bronquiales), produciendo parálisis
de las cuerdas vocales (voz bitonal).
2.8 NERVIO ESPINAL
O ACCESORIO:
El nervio espinal
inerva el músculo esternocleidomastoideo y la parte superior del músculo
trapecio. El trapecio se examina pidiendo al enfermo que levante los hombros
contra resistencia.
Para examinar el esternocleidomastoideo se hace girar la
cabeza contra resistencia hacia el lado opuesto, por lo que al lesionarse se
produce incapacidad de girar la cabeza hacia el lado sano.
2.9 NERVIO HIPOGLOSO:
El nervio hipogloso
inerva la musculatura intrínseca y extrínseca de la lengua (genio y
estilogloso).
Primero vemos la lengua
en reposo dentro de la cavidad bucal, luego se observa su protrusión y
movimientos laterales. La lesión de un nervio hipogloso provoca desviación de
la lengua hacia el lado afectado. Se puede evidenciar además atrofia y
fasciculaciones de la hemilengua comprometida.
Examen de la Audición: En general, ya hemos tenido una idea de la capacidad auditiva de nuestro paciente al realizar la anamnesis y el examen mental. Es frecuente que los pacientes con disminución de la audición (hipoacusia), tiendan a hablar a un volumen más alto, o mirar detenidamente los labios del examinador.
Examen Vestibular: El sistema vestibular participa en la mantención del equilibrio junto al cerebelo, propiocepción y aferencias visuales. Nos da información respecto a la posición de nuestro cuerpo en el espacio. Los pacientes con patología vestibular pueden presentar vértigo (sensación ilusoria de movimiento, generalmente rotatorio), desequilibrio y nistagmo.
El Nervio glosofaríngeo da la inervación sensitiva y sensación de gusto al tercio posterior de la lengua (la sensibilidad gustatoria de los dos tercios anteriores depende del nervio facial y los otros tipos de sensibilidad dependen del nervio trigémino). Así mismo da la sensibilidad al paladar, las amígdalas, faringe y el tragus. En cuanto a su inervación motora se examina junto al nervio vago.
El compromiso de estos nervios se manifiesta por voz bitonal o nasal, disfagia y regurgitación de líquidos por la nariz. El examen de la cavidad bucal con un bajalengua nos permitirá observar la úvula en línea media; en caso de lesión unilateral estará desviada hacia el lado sano y el velo del paladar caído en el lado afectado.
Reflejo Faríngeo: Se estimula a cada lado el velo del paladar lo que produce sensación nauseosa, contracción faríngea y retracción lingual. Cabe recordar que la lesión del nervio recurrente laríngeo puede ocurrir en procesos expansivos intratoráxicos (ej: neoplasias bronquiales), produciendo parálisis de las cuerdas vocales (voz bitonal).
2.8 NERVIO ESPINAL
O ACCESORIO:
(XI Nervio Craneano):
El nervio espinal
inerva el músculo esternocleidomastoideo y la parte superior del músculo
trapecio. El trapecio se examina pidiendo al enfermo que levante los hombros
contra resistencia.
Para examinar el esternocleidomastoideo se hace girar la
cabeza contra resistencia hacia el lado opuesto, por lo que al lesionarse se
produce incapacidad de girar la cabeza hacia el lado sano.
2.9 NERVIO HIPOGLOSO:
XII nervio Craneano:
El nervio hipogloso
inerva la musculatura intrínseca y extrínseca de la lengua (genio y
estilogloso).
Primero vemos la lengua
en reposo dentro de la cavidad bucal, luego se observa su protrusión y
movimientos laterales. La lesión de un nervio hipogloso provoca desviación de
la lengua hacia el lado afectado. Se puede evidenciar además atrofia y
fasciculaciones de la hemilengua comprometida.
Imagen disponible: https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjicWAealqf1sXWrZyzfEFYTnduzDjU2D29eByjM0vivDTfI9yrc5VifESS2BZt7X0MnndNJdHjm8ZvrhCvUFVdFxf5yH_719EMIxq7NGavx6aUiv3aUxt9A7jwpBIJ6EKZaC3rDK9fKxiv/s1600/Resumen+de+pares+craneales.png
http://25.media.tumblr.com/tumblr_mblfl7Ux441ri2o31o1_1280.jpg
Antes de realizar el examen motor repasemos:
https://encrypted-tbn3.gstatic.com/images?q=tbn:ANd9GcSrbUKARdZPVbWwzj2GB3acvhN-HqaaGViwtMmjA9DKmdL_GQhE
3.8 METRIA:
https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEhZgt1psdQgO4HFrlZkASmJ0gCmjr37qnNdQ-pYUOY73JlFpC0ZAvLFXRRiRVFYszdk1rHyx932aBJwhPE4pI8qg1WvX_E8I0n_BVK9Fbvp0r7WG0laipc6js-m_pmbxsl5UC_vK6H9xKc/s1600/3.png
http://www.infodoctor.org/neuro/Tab1_3.gif
https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjMq8kjzrw4PPAWP954cN_UuRp1elfd63-Up6Kbm0NscjJy_1kIGEP3PMa3CyeaxRKvGvtCcMs5cVlPrLyMN2Jts_oUcYoZ-CrGCXNYET7Xr6M-0Z_vc3u5dZgQlD0Yngg5M7P1Ll-NZJfr/s1600/MANO.jpg
Antes de realizar el examen motor repasemos:
3.EXAMEN MOTOR.
El sistema motor depende de la corteza motora y
premotora, y de sus vías en el tronco cerebral y médula espinal las que
convergen en el haz corticoespinal o piramidal para hacer sinapsis con la
segunda motoneurona del asta anterior de cada segmento en la médula espinal.
Participan además los ganglios basales y el cerebelo. Estas motoneuronas del
asta anterior dan origen a las fibras motoras que emergen de cada segmento
medular formando las raíces motoras anteriores que, al unirse con las raíces
motoras adyacentes, forman los plexos nerviosos, los troncos nerviosos y
finalmente los nervios periféricos que hacen sinapsis en el músculo. Al efectuar el
examen motor es importante realizar una comparación permanentemente entre ambos
hemicuerpos intentando detectar simetrías.
veamos una valoración:
veamos una valoración:
3.1 MARCHA Y
POSTURA:
En los pacientes que
consultan en forma ambulatoria probablemente lo primero que observaremos es la
marcha, sin embargo en los pacientes hospitalizados, es aconsejable realizar el
examen de la marcha una vez finalizado el examen motor.
Las lesiones que
afectan la primera motoneurona de la vía piramidal, inicialmente producen
flacidez por lo que la marcha están limitadas. Posteriormente se desarrolla
espasticidad.
Marcha hemiparética: Caracterizada por rotación interna y aducción
del brazo, flexión del antebrazo, muñeca y dedos. La extremidad inferior se
mantiene en extensión. Al caminar la porción externa del pie se arrastra por el
suelo, el paciente hace un movimiento de circunducción externa de la extremidad.
Marcha paraparética: La marcha puede estar imposibilitada por la
flacidez. En lesiones de primera motoneurona, una vez establecida la
espasticidad, ambas extremidades inferiores estarán extendidas y en aducción
(marcha en tijera). Se producen también los movimientos de circunducción en
ambas extremidades inferiores.
Marcha parkinsoniana: La marcha es lenta, a pasos cortos, con
reducción del braceo, con el tronco inclinado hacia delante y flexión de
cuello, tronco y extremidades. Es característica la aceleración del paso, que
se denomina festinación. Al intentar iniciar la marcha el paciente puede
realizar movimientos reiterados en el lugar y posteriormente deambular con las
características descritas.
Marcha atáxica o cerebelosa: (separan las piernas), desequilibrio,
con tendencia a caer hacia los lados (como la marcha del ebrio), lo mismo al
intentar caminar sobre una línea imaginaria o con un pie delante del otro
(tandem). Cuando la lesión es de un hemisferio cerebeloso el paciente se desvía
hacia el lado comprometido.
Marcha tabética: Hay un marcado desequilibrio. Al caminar, la
pierna es “lanzada” hacia delante y golpea al tocar el suelo. Al solicitarle al
paciente que cierre los ojos, estando de pie, se producen intensas pulsaciones e
incluso puede caer al suelo.
https://image.slidesharecdn.com/faciesposturaymarcha-131011003230-phpapp02/95/facies-postura-y-marcha-6-638.jpg?cb=1381451633
3.FUERZA:
Se puede comprometer
por lesiones que afecten desde la corteza frontal, cápsula interna, tronco
cerebral, médula espinal, asta anterior, raíz anterior, plexo y troncos
nerviosos, nervio periférico, unión neuromuscular, hasta el músculo.
El examen
neurológico está destinado a determinar si existe compromiso de la fuerza, la
magnitud de éste y la distribución de la debilidad, de modo de establecer una
posible localización de la afección.
La disminución de la
fuerza se llama paresia y la falta
absoluta de ésta se denomina plegia.
Según el grado de compromiso de la fuerza, por convención se usa la siguiente
escala:
0 = no hay indicio de movimiento,
1 = esboza
movimiento
2 = mueve la
extremidad lateralmente, no vence gravedad
3 = levanta la
extremidad contra gravedad
4 = levanta la
extremidad y vence resistencia moderada
5 = fuerza normal.
Si la pérdida de
fuerza afecta a una extremidad hablamos de monoparesia
o monoplegia; si afecta a un hemicuerpo (extremidad superior e inferior de
un lado), hemiparesia o hemiplegia;
si compromete a ambas extremidades inferiores, paraparesia o paraplegia y si afecta a todas las extremidades, tetraparesia o tetraplegia.
3.3 TONO MUSCULAR:
Se refiere a la
resistencia de los músculos al movimiento pasivo de las articulaciones (codo,
muñeca, rodilla, talón).
Se examina
realizando suaves movimientos de flexión y extensión de las articulaciones
descritas. La hipertonía o aumento del tono puede manifestarse de las
siguientes formas:
Hipertonía en navaja o espástica: Se caracteriza por un aumento de
la resistencia al movimiento seguido de una disminución de dicha resistencia.
En casos extremos la espasticidad puede producir una postura alterada con
flexión y aducción del hombro, flexión del codo, muñeca y dedos de la mano y
postura en extensión de todas las articulaciones de la extremidad inferior. Es
propia de las lesiones de vía piramidal.
Hipertonía en tubo de plomo o rigidez plástica: Se produce un
aumento de la resistencia en forma pareja. Se presenta en la Enfermedad de
Parkinson. Si a esta hipertonía se suma el temblor (como sucede en la mayoría
de los pacientes con Enfermedad de Parkinson), aparece la hipertonía en rueda
dentada.
Distonía: Las extremidades se encuentran en forma permanente en postura
anormal y al movilizar las articulaciones ofrece una mayor resistencia. Sucede
en enfermedades extrapiramidales.
Paratonía: Al examinar al paciente hay cambios en el grado de
resistencia a la movilización articular como si el paciente no cooperara al
examen. Aparece en enfermedades corticales difusas.
Hipotonía o disminución del tono: Se manifiesta como una
disminución de la resistencia a los movimientos pasivos de las articulaciones y
por aumento de la extensibilidad de éstas, con mayor rango de excursión del
habitual. Esto se puede comprobar al tomar el brazo del paciente a nivel del
antebrazo y “sacudirlo”.
Asterixis: Pérdida brusca, transitoria e iterativa del tono
muscular. Se examina poniendo las muñecas y dedos del paciente en
hiperextensión a lo que se sucede un “aleteo”. Es característico de algunas
encefalopatías metabólicas como la hepática y con menor frecuencia, la urémica.
https://encrypted-tbn3.gstatic.com/images?q=tbn:ANd9GcSrbUKARdZPVbWwzj2GB3acvhN-HqaaGViwtMmjA9DKmdL_GQhE
3.4 REFLEJOS:
En cuanto a la magnitud:
- Reflejos ausentes: (arreflexia)
- Reflejos disminuidos (hiporreflexia)
- Reflejos normales, vivos, o aumentados (hiperreflexia).
Reflejos osteotendíneos (ROT): Son reflejos monosinápticos que se
integran a nivel de la médula espinal. Al percutir un tendón se produce una
elongación brusca del músculo seguido de una contracción muscular. La percusión
se realiza con un martillo de goma.
Reflejo ideomuscular: Es la contracción producida al golpear
directamente el músculo y que corresponde a un fenómeno local.
Reflejos cutáneos o superficiales: Reflejos polisinápticos que se
integran a nivel encefálico y que dependen de la indemnidad de la vía
piramidal. Una lesión piramidal se asocia a una disminución o pérdida de estos
reflejos.
Reflejos cutáneo-abdominales: Con un objeto romo se estimula la
piel abdominal desde la región lateral del abdomen hacia la línea media con lo
que se desencadena contracción de la musculatura abdominal. Existen tres
niveles: superior (T 7), medio (T 10), e inferior (T 12). Estos tres reflejos
pueden determinar así mismo, el nivel de una lesión medular. Pueden desaparecer
en personas obesas y post-cirugía abdominal.
Reflejo cremasteriano: Se obtiene rozando la cara interna del muslo
lo que produce un ascenso del testículo ipsilateral. Este reflejo se integra a
nivel L1.
Reflejo plantar: Se obtiene al estimular la planta del pie por su
cara lateral desde el talón hasta los artejos. La respuesta normal es flexión
de los artejos lo que se denomina reflejo plantar flexor. En caso de lesión de
vía piramidal la respuesta obtenida es extensión del primer artejo (signo de
Babinski); se puede acompañar de apertura de los demás artejos en abanico y
flexión de ellos.
http://biologiaparaaprender.weebly.com/uploads/9/8/0/3/9803242/9190425.jpg?374
3.5 TROFISMO:
Es el grado de
desarrollo muscular y depende de la constitución y del grado de entrenamiento.
Se determina por la inspección y palpación de las masas musculares. En las
lesiones de segunda motoneurona, nervio y algunas enfermedades musculares se produce
una importante atrofia o disminución del trofismo muscular. En las lesiones de
vía piramidal la atrofia no es tan intensa y corresponde más bien al desuso.
https://image.slidesharecdn.com/examendeltrofismo-140927232628-phpapp02/95/examen-del-trofismo-6-638.jpg?cb=1411860543
3.6MOVIMIENTOS
MUSCULARES ESPONTÁNEOS:
Las fibrilaciones: son contracciones de fibras musculares aisladas
y se detectan sólo por examen de electromiografía.
Las fasciculaciones: corresponden a contracción de las fibras
musculares que dependen de una unidad motora. Constituyen patología sólo si se
acompañan de paresia y atrofia muscular, de lo contrario, son consideradas
benignas. Se aprecian como movimientos reptantes bajo la piel y especialmente
pueden ser observadas en la lengua.
https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEghLAxrO-wFGgjxSme0wngd1TSK6UxXULcSCX_15XmmEQXNkAFyJ0qkyBiZ8qS47HtJqfHl7tEaNezztBQaEHCj_hugLNsrTg-XlLay2q4MXedV-2k2oZUBwQGICOG5cCllTDkTxVPqglA/s1600/Captura+de+pantalla+2015-01-12+23.13.35.png
3.7 MOVIMIENTOS
ANORMALES:
Los movimientos
involuntarios pueden ser normales como el braceo al caminar,
la reacción de
sobresalto, el temblor fisiológico, las mioclonías al iniciar el sueño
Temblor: Consiste en movimientos rítmicos producidos por la
contracción alternante de músculos agonistas y antagonistas. Se clasifican
según su frecuencia (Hertz) y por sus características de presentación.
Temblor postural: Se presenta al asumir una postura (levantar un
jarro por ej.), es de frecuencia alta y aumenta al sostener peso. Se examina
pidiéndole al paciente que extienda las extremidades superiores con las palmas
hacia arriba y se puede observar su incremento al ponerle un peso encima.
Temblor de reposo: Es un temblor lento, que aparece al relajar las
extremidades y generalmente predomina en un hemicuerpo. Se observa en las
extremidades superiores un movimiento de pronosupinación del antebrazo. En las
extremidades inferiores se produce un movimiento de flexo-extensión del
tobillo.
Temblor de acción: no es propiamente un temblor, sino una expresión
de dismetría por lo que se expondrá más adelante.
Corea: son movimientos bruscos, breves, reiterados, generalmente
distales que se suceden unos a otros y a los cuales el paciente les puede dar
propositividad. Este tipo de movimiento anormal, como se señaló previamente, se
presenta en lesiones de los ganglios basales.
Atetosis: son movimientos reptantes o de contorsión, relativamente
lentos y que afectan las porciones más proximales de las extremidades y el
tronco. Se pueden acompañar de movimientos coreicos situación en que se emplea
el término coreoatetosis.
Balismo: son movimientos bruscos y amplios de las porciones
proximales de las extremidades, habitualmente las superiores, y pueden llegar a
entorpecer los movimientos voluntarios. Por lo general es unilateral y se
denomina hemibalismo.
Tic: lo que define al tic es la capacidad de ser suprimido por la
voluntad. Aumentan en forma significativa con el stress. Son movimientos
estereotipados, repetidos que se presentan en cara o extremidades por ej. Muecas,
parpadeo muy frecuente etc.
3.8 METRIA:
La metría es la
coordinación de los movimientos. La alteración de ésta se llama dismetría. Se
altera en patología del hemisferio cerebeloso ipsilateral o de sus vías y se
debe diferenciar de la falta de precisión de los movimientos producidas en
paresias mínimas.
El examen de esta
función se debe realizar en forma rutinaria ya que las patologías cerebelosas
pueden pasar desapercibidas.
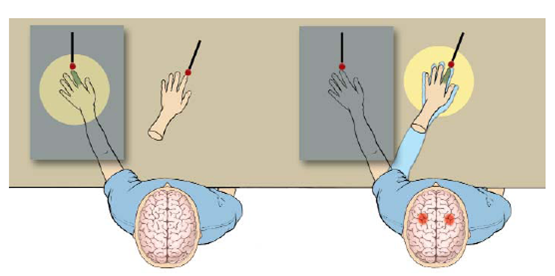
Prueba índice-nariz: Se le pide al paciente que con su dedo índice
toque alternativamente su nariz y luego el dedo del examinador que va cambiando
de posición en el espacio. En caso de enfermedad, al llegar al blanco, el
movimiento se descompone o se fragmenta. Otra forma de examinar la metría es
solicitar al paciente que, con los ojos cerrados, extienda ambas extremidades
superiores y luego haga coincidir sus índices al centro.
Prueba talón rodilla: en decúbito el paciente debe tocar en forma
sucesiva con el talón de una extremidad inferior, la rodilla y el tobillo de la
otra extremidad. Se le puede solicitar además que deslice suavemente el talón
desde la rodilla por el borde de la tibia hasta el tobillo o que realice un
círculo imaginario en el espacio con la extremidad inferior
extendida.https://image.slidesharecdn.com/exploracionneurologicacomp-110628235335-phpapp01/95/exploracion-neurologica-comp-45-728.jpg?cb=1309305680
3.9 DIADOCOCINESIA:
Es la capacidad de
realizar movimientos alternantes en forma rítmica. También es indicador de enfermedad
cerebelosa ipsilateral o de sus vías y su alteración se denomina
disdiadococinesia o adiadococinesia en su grado mayor.
Se examina con la
ejecución de movimientos de pronosupinación de la extremidad superior (como
poniendo una ampolleta en el techo) o golpeando la mano sobre la cama con la
cara dorsal y luego con la cara palmar a velocidad creciente.
https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEhZgt1psdQgO4HFrlZkASmJ0gCmjr37qnNdQ-pYUOY73JlFpC0ZAvLFXRRiRVFYszdk1rHyx932aBJwhPE4pI8qg1WvX_E8I0n_BVK9Fbvp0r7WG0laipc6js-m_pmbxsl5UC_vK6H9xKc/s1600/3.png
http://www.infodoctor.org/neuro/Tab1_3.gif
4. EXAMEN DE
LA SENSIBILIDAD
Distintos autores dividen la
sensibilidad de distintas formas, de modo que podrían encontrarse algunas
diferencias al consultar diferentes textos. Todos los autores concuerdan, sin
embargo, en que su interpretación es difícil ya que influye en forma importante
la subjetividad.
VEAMOS UNA VALORACIÓN..
4.1 SENSIBILIDAD PRIMARIA:
Comprende la percepción de tacto, dolor,
temperatura, postural y vibratoria. La sensibilidad de tacto, dolor y
temperatura se denomina también exteroceptiva o superficial y la sensibilidad
postural y vibratoria se la denomina propioceptiva o profunda.
Para el examen del tacto se usa una mota de algodón que se
pasa suavemente por la piel para no estimular otro tipo de receptores,
comparando las distintas áreas exploradas. Se le pide al paciente que mantenga
los ojos cerrados y que avise cada vez que sienta el roce del algodón.
El dolor se explora con una aguja desechable siguiendo la misma técnica anterior. Para el
examen de la temperatura usamos
tubos de ensayo, uno lleno con agua fría y otro con agua caliente. La
sensibilidad postural comprende la sensación de posición y de desplazamiento de
las articulaciones; se explora pidiendo al paciente que determine la posición
en que uno le ha puesto los brazos, muñeca y los dedos de manos y pies evitando
producir compresión, siempre manteniendo los ojos cerrados. Por último, la
sensibilidad vibratoria se examina
poniendo un diapasón en las prominencias óseas (tobillos, rodillas, caderas,
muñecas y codos).
Ante estos estímulos el paciente
puede referir:
Disminución de la sensibilidad, hipoestesia
Aumento de la sensibilidad, hiperestesia
Sensación de disconfort,
disestesia
Dolor ante estímulos no nociceptivos,
alodinia.
Existen además síndromes
sensitivos específicos:
Disociación siringomiélica: pérdida de la sensibilidad térmica y
dolorosa con preservación de las sensibilidades táctil, postural y vibratoria.
Se produce por lesiones centrales de la médula espinal, como por ejemplo,
lesiones quísticas originadas en el canal central.
Síndrome cordonal posterior: pérdida de la sensibilidad profunda
(postural y vibratoria) y del tacto en menor grado. Si se agrega degeneración
de los tractos piramidales (con presencia de signos piramidales, de primera
motoneurona), se configura el cuadro de esclerosis combinada subaguda.
Síndrome tabético: pérdida de la sensibilidad vibratoria y postural
con acentuado desequilibrio, acompañado de dolores lancinantes.
Síndrome de Brown- Séquard o de hemisección medular: pérdida de la
sensibilidad dolorosa y termoalgésica del hemicuerpo contralateral y pérdida de
la sensibilidad postural y vibratoria ipsilateral. Junto a esto signos
piramidales de la extremidad ipsilateral.
Sección medular completa: pérdida de todo tipo de sensibilidad
desde el nivel de la lesión a distal (nivel sensitivo), pérdida del control
esfinteriano y parálisis desde el nivel de lesión hacia distal.
Síndrome de arteria espinal anterior: paraplegia, con pérdida de la
sensibilidad térmica y dolorosa con preservación de la sensibilidad profunda.
Síndrome talámico: las lesiones talámicas que afectan la
sensibilidad generalmente provocan hipoestesia del hemicuerpo contralateral.
Esta hipoestesia en algunos casos, sin embargo, se acompaña de disestesias,
hiperestesia aun ante estímulos mínimos o alodinia.
4.2 SENSIBILIDAD SECUNDARIA O CORTICAL:
Llamada también discriminativa Son evaluables sólo en ausencia de compromiso
de la sensibilidad primaria.
La estereognosia se refiere al reconocimiento de objetos sólo por el
tacto.
La grafoestesia es el reconocimiento de figuras geométricas, números o
letras dibujadas en la piel y la discriminación de dos puntos es la distancia
mínima que debe existir entre dos puntos para que su estimulación simultánea
sea percibida como separada.
https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjMq8kjzrw4PPAWP954cN_UuRp1elfd63-Up6Kbm0NscjJy_1kIGEP3PMa3CyeaxRKvGvtCcMs5cVlPrLyMN2Jts_oUcYoZ-CrGCXNYET7Xr6M-0Z_vc3u5dZgQlD0Yngg5M7P1Ll-NZJfr/s1600/MANO.jpg